Симптоматические (вторичные) гастродуоденальные язвы в клинической практике
Авторы: Костюкевич О.И. (ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» МЗ РФ, Москва), Карнута Г.Г. (НУЗ «Дорожная клиническая больница им. Н.А. Семашко» ОАО «РЖД», Москва)
Для цитирования: Костюкевич О.И., Карнута Г.Г. Симптоматические (вторичные) гастродуоденальные язвы в клинической практике // РМЖ. 2016. №17. С. 1153-1157
Статья посвящена проблеме симптоматических гастродуоденальных язв
Открытие микроорганизма H. pylori и изучение его роли в патогенезе язвенного поражения желудка и двенадцатиперстной кишки (ДПК) привели к настоящему прорыву в лечении язвенной болезни (ЯБ). Схемы эрадикации уже прочно внедрены в сознание практикующих врачей. Повсеместно поступают данные о значительном снижении заболеваемости и смертности от осложнений ЯБ. Казалось бы, недалек тот час, когда мы провозгласим «победу над язвой». Однако нишу HP-ассоциированной ЯБ стали занимать вторичные, симптоматические язвы, распространенность которых растет с каждым годом. Мы все чаще сталкиваемся с пациентами, у которых, несмотря на эффективную эрадикацию, гастродуоденальные язвы постоянно рецидивируют либо изначально отсутствуют маркеры НР-инфекции. Практикующим врачам хорошо известно, как сложно работать с этой группой пациентов.
Немного терминологии:
Язва – дефект слизистой оболочки, проникающий в подслизистый слой.
Гастродуоденальные язвы (ГДЯ) подразделяют на первичные и вторичные.
Первичные ГДЯ (собственно ЯБ) – заболевание, основным этиологическим фактором которого является инфекция H. pylori.
Вторичные, или симптоматические, ГДЯ – острые или хронические деструкции слизистой оболочки (СО) желудка, являющиеся не самостоятельным заболеванием, а следствием других патологических состояний.
В зависимости от причины можно выделить следующие группы симптоматических ГДЯ:
1. Стрессовые язвы, возникающие в экстремальных ситуациях при распространенных ожогах (язвы Курлинга), тяжелых травмах, операциях, ОНМК, инфаркте миокарда.
2. Лекарственные язвы, развивающиеся при приеме ряда лекарственных препаратов, прежде всего НПВС.
3. Язвы при тяжелых соматических заболеваниях, к которым относятся заболевания печени и желчевыводящих путей (ЖВП), хроническая сердечная недостаточность (ХСН), хроническая болезнь почек (ХБП), ХОБЛ и др.
4. Эндокринные язвы при сахарном диабете, болезни Иценко – Кушинга, синдроме Золлингера – Эллисона, гиперпаратиреозе.
5. Кроме того, все чаще приходится дифференцировать первичные ГДЯ с проявлением болезни Крона, распространенность которой в последнее время значительно выросла.
Мы видим, что спектр патологии, приводящей к развитию ГДЯ, довольно широк. С учетом высокой распространенности данных заболеваний в популяции, а также повсеместного использования НПВС количество пациентов с симптоматическими ГДЯ неуклонно растет. Так, язвенные поражения встречаются в 80% после обширных операций и травм, у 10–30% пациентов с тяжелыми соматическими заболеваниями, у 25% лиц, регулярно принимающих НПВС.
Важными клиническими особенностями вторичных ГДЯ являются:
– часто бессимптомное течение;
– высокая частота осложнений, прежде всего желудочно-кишечных кровотечений (ЖКК).
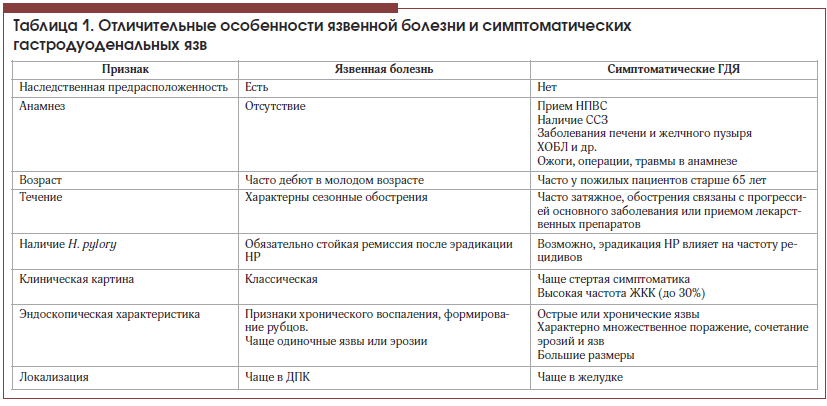
Некоторые отличительные особенности ЯБ и симптоматических язв, наиболее часто использующиеся в клинической практике, приведены в таблице 1.
Необходимость диагностического поиска вторичной причины язвенного поражения желудка или ДПК возникает в следующих случаях:
– отсутствие НР-инфекции (отрицательный результат как минимум 2-х методов диагностики НР);
– множественные эрозивно-язвенные поражения желудка и ДПК;
– крупные или гигантские размеры язвы;
– резистентность к терапии;
– дебют заболевания в возрасте старше 65 лет;
– отсутствие симптомов или стертая клиническая картина.
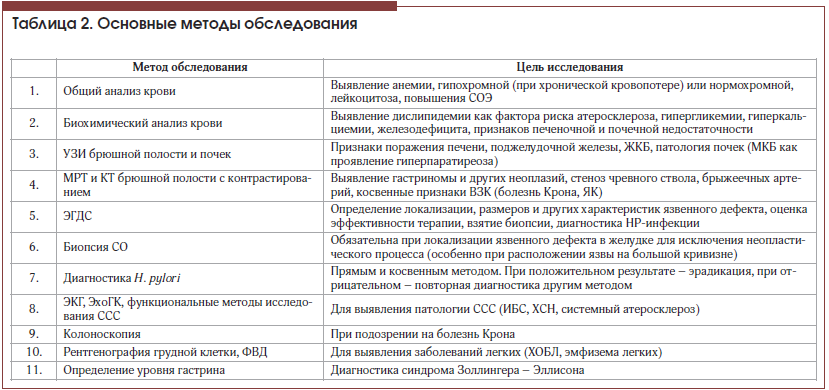
Перечень основных методов обследования пациентов приведен в таблице 2.
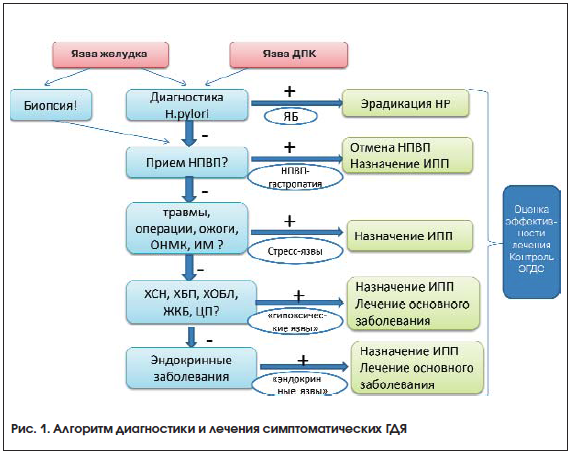
Алгоритм диагностического поиска при симптоматических ГДЯ представлен на рисунке 1.
Теперь подробнее остановимся на некоторых наиболее распространенных вариантах вторичных язв.
Лекарственные язвы в общетерапевтической практике, пожалуй, встречаются наиболее часто. Безусловно, ведущей причиной является прием НПВС. Механизм их повреждающего действия реализуется посредством угнетения синтеза простагландина Е, который является важным фактором защиты СО желудка. Прием антитромбоцитарных препаратов (аспирин, клопидогрел, тиклопидин) входит в современные рекомендации по профилактике сердечно-сосудистых осложнений у пациентов с ишемической болезнью сердца (ИБС) [1]. С учетом высокой распространенности ССЗ в популяции количество пациентов, длительно принимающих антитромбоцитарные препараты, весьма велико. У 25% таких пациентов развивается эрозивно-язвенное поражение верхних отделов ЖКТ [2]. Частота ЖКК при применении аспирина составляет от 1,8 до 3,7%, а при приеме двойной антитромбоцитарной терапии (аспирин и клопидогрел) – от 3,0 до 4,9% [3].
Факторы риска развития НПВП-гастропатии сформулированы в рекомендациях Американской коллегии гастроэнтерологов (The American College of Gastroenterology -ACG) [4]. Выделены градации по степени риска: высокий, умеренный и низкий риск (табл. 3).

Гастродуоденальные язвы при заболеваниях сердечно-сосудистой системы
Симптоматические язвы при ССЗ обнаруживаются у 10–30% пациентов. Это так называемые гипоксические язвы.
Основную роль в их возникновении играют следующие факторы: нарушение микроциркуляции в СО желудка, снижение скорости кровотока, повышение показателей свертывания крови, атеросклеротическое поражение брюшного отдела аорты и ее висцеральных ветвей (чревной, верхнебрыжеечной артерий). Ситуация усугубляется необходимостью приема такими пациентами антитромбоцитарных препаратов, что значительно повышает риск развития ГДЯ.
Трофические язвы, развившиеся у больных с декомпенсацией кровообращения, обычно локализуются в желудке, бывают множественными, нередко наблюдаются гигантские язвы диаметром > 3 см, характерны кровотечения. Именно ЖКК оказывается ведущим симптомом язвенного поражения у больных с кардиальной декомпенсацией [5].
Гастродуоденальные язвы при хронических заболеваниях легких
В патогенезе таких язв играют роль гипоксия и гиперкапния, которая вызывает спазм артерий подслизистого слоя стенки желудка. Это приводит к ишемии и гипоксии СО. Гиперкапния сама по себе определяет развитие нескольких факторов: накопление в тканях недоокисленных продуктов обмена (ацидоз), появление вазоактивных метаболитов, действующих в основном как вазодилататоры, снижение тонуса гладкомышечных клеток в стенках резистивных сосудов и увеличение проницаемости капилляров. Доказано, что гиперкапнии принадлежит первичная, пусковая роль в нарушении регуляции сосудистого тонуса стенки желудка. Повреждения в СО желудка могут возникнуть за счет побочного действия лекарственных средств, применяемых для лечения заболеваний легких. К ним относятся производные метилксантина, адреностимуляторы, системные глюкокортикостероиды (на фоне их применения при бронхиальной астме увеличиваются частота и выраженность таких заболеваний, как эзофагит, хронический гастрит, симптоматические язвы, дуоденит). Теофиллин и его аналоги способствуют развитию гастростаза и снижению тонуса сфинктера пищевода, адреномиметики усиливают тканевую гипоксию СО желудка и кишечника.
При гиперпаратиреозе происходит избыточная продукция паратгормона, регулирующего обмен кальция в организме. Паратгормон стимулирует секрецию соляной кислоты в желудке, а гиперкальциемия – секрецию соляной кислоты и гастрина.
Синдром Золлингера – Эллисона возникает в результате развития опухоли, продуцирующей гастрин. Локализоваться она может в самых различных местах: в области головки или хвоста поджелудочной железы (85% случаев). В 15% случаев опухоль локализуется в желудке или является проявлением множественной эндокринной неоплазии (МЭН).
Развитие язв, устойчивых к лечению, связано с повышенной выработкой желудочного сока и, соответственно, соляной кислоты и ферментов. Поскольку содержащаяся в желудке соляная кислота не успевает нейтрализоваться, она поступает ДПК и тонкий кишечник. При этом нормальная кислотность содержимого кишечника повышается, рН снижается, что приводит к развитию синдрома избыточного бактериального роста (СИБР).
Механизмом развития острой стрессовой язвы является нарушение баланса факторов защиты и агрессии СО желудка и ДПК. Механизм развития язв включает в себя выброс в кровь стрессорных гормонов глюкокортикостероидов и катехоламинов, которые стимулируют выброс соляной кислоты, уменьшают продукцию желудочной слизи, способствуют нарушению микроциркуляции. Чаще всего такие симптоматические стрессовые язвы образуются на слизистой оболочке дна и тела желудка, реже в двенадцатиперстной кишке. Гастродуоденальные язвы, возникшие при стрессовых ситуациях (распространенные ожоги и травмы, обширные операции), наблюдаются почти в 80% случаев.
Лечение и профилактика симптоматических ГДЯ
Лечение симптоматических ГДЯ во многом зависит от причины, их вызвавшей. В первую очередь следует лечить основное заболевание, параллельно должна проводиться противоязвенная терапия.
При СГДЯ, развивающихся на фоне других заболеваний внутренних органов, важное место отводится комплексной терапии основного заболевания, борьбе с гипоксией, сердечно-сосудистой, почечной и печеночной недостаточностью и т. д. При лекарственных язвах следует отменить ульцерогенные препараты, а при невозможности сделать это – заменить их на менее активно действующие на СО желудка и ДПК [6]. При эндокринных язвах необходимо выявить и удалить гормонально активную опухоль. При резистентности к консервативной терапии и невозможности радикального лечения решается вопрос о гастрэктомии.
Противоязвенная терапия. Из всех противоязвенных препаратов предпочтение на сегодняшний день отдается ИПП, имеющим наилучший профиль эффективности и безопасности (уровень доказательности А). Назначаются ИПП в высоких терапевтических дозах, на продолжительный срок и с обязательным контролем ЭГДС (до заживления дефекта СО). При выявлении НР-инфекции обязательна эрадикация (А).
Профилактика
У пациентов с высоким риском развития эрозивно-язвенного поражения ЖКТ необходимость профилактики не вызывает сомнения. Она связана с опасностью возникновения массивных кровотечений, летальность при которых достигает 60–80%. Профилактику следует проводить больным с политравмой, ожогами, перенесшим обширные оперативные вмешательства, длительно принимающим НПВП, соматическим больным с тяжелыми расстройствами дыхания, кровообращения и др.
Больным с высокой степенью риска показана длительная антисекреторная терапия ИПП (уровень доказательности А).
Очевидно, что необходимо проводить профилактику НПВС-гастропатии и ЖКК на фоне антитромбоцитарной терапии. Действенным способом снижения риска желудочно-кишечных осложнений является назначение ИПП. Согласно международным рекомендациям, ИПП служат препаратами выбора для терапии и профилактики НПВС-индуцированных гастропатий и поражений ЖКТ на фоне антитромбоцитарной терапии (класс доказательности А). Назначение ИПП эффективно не только при монотерапии аспирином, но и при двойной антитромбоцитарной терапии [7–9].
При назначении ИПП необходимо оценить факторы риска и сопутствующие заболевания (табл. 3). Возраст, использование варфарина, стероидов, НПВС или инфекция Н. pylori увеличивают риск ЖКК на фоне антитромбоцитарной терапии.
При выборе ИПП для пациентов с ССЗ необходимо помнить о возможности лекарственного взаимодействия. Показано, что некоторые ИПП, метаболизирующиеся посредством системы цитохрома Р450, могут приводить к снижению антитромбоцитарной эффективности клопидогрела. Клопидогрел – пролекарство, которое при помощи системы цитохрома Р450 в печени трансформируется в активный метаболит. Применение ИПП может ингибировать превращение клопидогрела в активный метаболит за счет влияния на CYP2C19, приводя к ослаблению его активности [10, 11].
Препаратом выбора в таких случаях является пантопразол (Контролок®), который имеет более низкую афинность к системе цитохрома Р450 и не влияет на ее активность. Таким образом, именно пантопразол является оптимальным препаратом для совместного назначения с другими препаратами, что особенно актуально для коморбидных пациентов, вынужденных одновременно принимать несколько лекарств. Контролок® является оригинальным препаратом пантопразола с высокой степенью эффективности и оптимальным профилем безопасности. Кроме того, Контролок® характеризуется более продолжительным кислотоснижающим эффектом в сравнении с другими ИПП [12].
Молекула оригинального пантопразола имеет уникальную двойную оболочку, которая защищает действующее вещество от агрессивной кислой среды желудка и позволяет ему всасываться в кишечнике. Контролок® обладает такими свойствами, как необратимая и полная блокада протонных помп, линейная биодоступность (одинаковая для каждого дня терапии), независимость от приема пищи, совместимость с другими лекарственными средствами, в т. ч. с антитромбоцитарными препаратами [13]. Назначается препарат в дозе 40 мг 1–2 р./сут сроком до 4 нед. и более до полного рубцевания язвенного дефекта.
Таким образом, Контролок® является препаратом выбора как для лечения, так и для профилактики вторичных ГДЯ, в особенности у пациентов с сопутствующей патологией, вынужденных принимать другие лекарственные препараты. Это обусловлено минимальными межлекарственными взаимодействиями, влиянием пантопразола на систему цитохрома Р450 и продолжительным, стойким кислотоснижающим эффектом.
Оригинальная статья опубликована на сайте РМЖ (Русский медицинский журнал): http://www.rmj.ru/articles/gastroenterologiya/Simptomaticheskie_vtorichnye_gastroduodenalynye_yazvy_v_klinicheskoy_praktike/#ixzz4NYtFwbBA